Клинический случай
Оптимизация антитромботической терапии у пациента после стентирования коронарных артерий с впервые диагностированной фибрилляцией предсердий
Мужчина А., 62 года*
На приеме у врача-кардиолога в поликлинике по месту жительства.
Жалобы:
в настоящее время пациент активных жалоб не предъявляет. Поводом для обращения послужил впервые возникший пароксизм фибрилляции предсердий. Приступ был успешно купирован медикаментозной терапией в условиях стационара.
Анамнез заболевания:
Сутки назад у пациента появилось выраженное сердцебиение, которое не прекращалось в течение часа, что потребовало вызова скорой помощи. Скорой на ЭКГ зафиксирована тахисистолическая форма фибрилляции предсердий (ЧСС 93–134 уд/мин) без признаков гемодинамической нестабильности. Больной был госпитализирован. Синусовый ритм восстановлен медикаментозной кардиоверсией. В стационаре рецидивов аритмии и побочных эффектов не отмечалось. Пациент отказался от дальнейшего лечения, выписан под наблюдение кардиолога по месту жительства.
Сопутствующие заболевания:
- ИБС — стенокардия напряжения I ФК. Атеросклероз коронарных артерий с гемодинамически значимым стенозом ПНА (80%). Месяц назад перенес плановое ЧКВ со стентированием ПНА: установлен стент с лекарственным покрытием (DES) в проксимальный сегмент ПНА. Гемодинамически значимый стеноз устранен. Пациент принимает двойную антиагрегантную терапию: ацетилсалициловая кислота (АСК) 100 мг/сут, клопидогрел 75 мг/сут. Гипертоническая болезнь III стадии, контролируемая артериальная гипертензия, очень высокий риск сердечно-сосудистых осложнений (риск 4). Пациент принимает рамиприл 10 мг/сут, бисопролол 5 мг/сут; по данным самоизмерения АД находится на уровне 125–128/75 мм рт. ст.
- Дислипидемия — принимает аторвастатин 40 мг/сут.
- Ожирение I степени.
- Инфаркт миокарда, инсульт — отрицает.
Со слов пациента, он нередко забывает принимать препараты!
Анамнез жизни:
- Работает водителем такси.
- Курит 43 года по 1 пачке сигарет в день, пару раз в месяц по выходным употребляет алкоголь (со слов пациента, пиво, не более 1 бутылки).
- Питается несбалансированно, часто в «фастфудах».
- Аллергоанамнез: не отягощен.
Результаты лабораторных исследований
- Клинический анализ крови, общий анализ мочи — без патологии
- Биохимическое исследование крови: креатинин — 99 мкмоль/л, глюкоза натощак — 5,7 ммоль/л, общий холестерин — 5,8 ммоль/л, триглицериды — 1,7 ммоль/л, ЛПНП — 2,7 ммоль/л, ЛПВП — 1,0 ммоль/л , мочевая кислота — 389 мкмоль/л, натрий — 138 ммоль/л, калий — 4,7 ммоль/л, АЛТ — 29 Ед/л, АСТ — 26 Ед/л, общий белок — 76 г/л
- СКФ 70 мл/мин/1,73м2
- Клиренс креатинина 96 мл/мин
Результаты инструментальных методов исследования
- Эхокардиография. Полости сердца не расширены. Незначительная концентрическая гипертрофия миокарда левого желудочка (иММЛЖ 50,2 г/м2,7, толщина межжелудочковой перегородки 1,2 см, толщина задней стенки левого желудочка 1,0 см). Фракция выброса левого желудочка — 61%. Зон нарушения локальной сократимости не выявлено. Митральная регургитация 1 ст. Трикуспидальная регургитация 1–2 ст. Систолическое давление в легочной артерии 27 мм рт. ст.
- Электрокардиография. Синусовый ритм с ЧСС 77 в минуту. Отклонение электрической оси сердца влево. Неспецифические изменения в миокарде.
- Холтеровское мониторирование ЭКГ. Ритм синусовый. Пароксизмов фибрилляции/трепетания предсердий не зарегистрировано. Выявлено 129 одиночных суправентрикулярных экстрасистол и 94 мономорфные одиночные желудочковые экстрасистолы. Диагностически значимых пауз не обнаружено. Отклонений сегмента ST не зафиксировано. Продолжительность интервалов PQ и QT в пределах нормальных значений.
- Суточное мониторирование артериального давления. Артериальное давление в периоды бодрствования и сна в пределах нормальных значений, суточный профиль АД — диппер-тип.
Риск инсульта и кровотечений1
Шкала CHA2D2-VASc
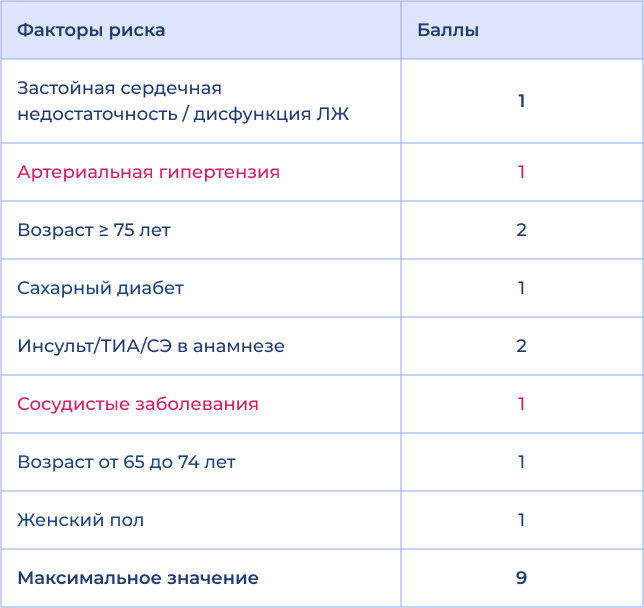
- Назначение антитромботической терапии для снижения риска тромбоэмболических осложнений рекомендовано всем пациентам
- с ФП, за исключением пациентов (и женского, и мужского пола)
- с низким риском ТЭ-осложнений (возраст < 65 лет, ФП без сопутствующих заболеваний) или пациентов, которым назначение АК-терапии противопоказано
Риск кровотечения Шкала HAS-BLED
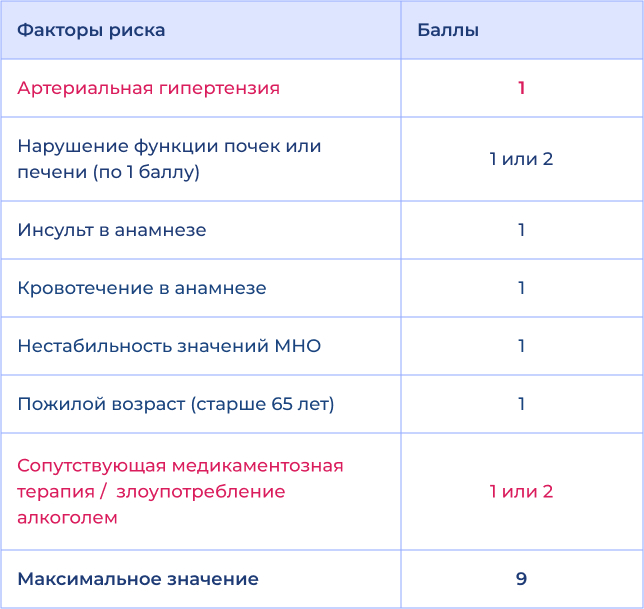
- Балл по шкале HAS-BLED ≥ 3 указывает на высокий риск
- Требуется осторожность и тщательное наблюдение за пациентом после назначения антикоагулянтной терапии
- Camm A.J. et al. Eur Heart J. 2012. 33:2719-2747/Камм, А. Дж. и др. Европейский кардиологический журнал 2012. 33:2719-2747.
Баллы по шкале CHA2DS2-VASc и риск инсульта у пациентов с ФП1,2
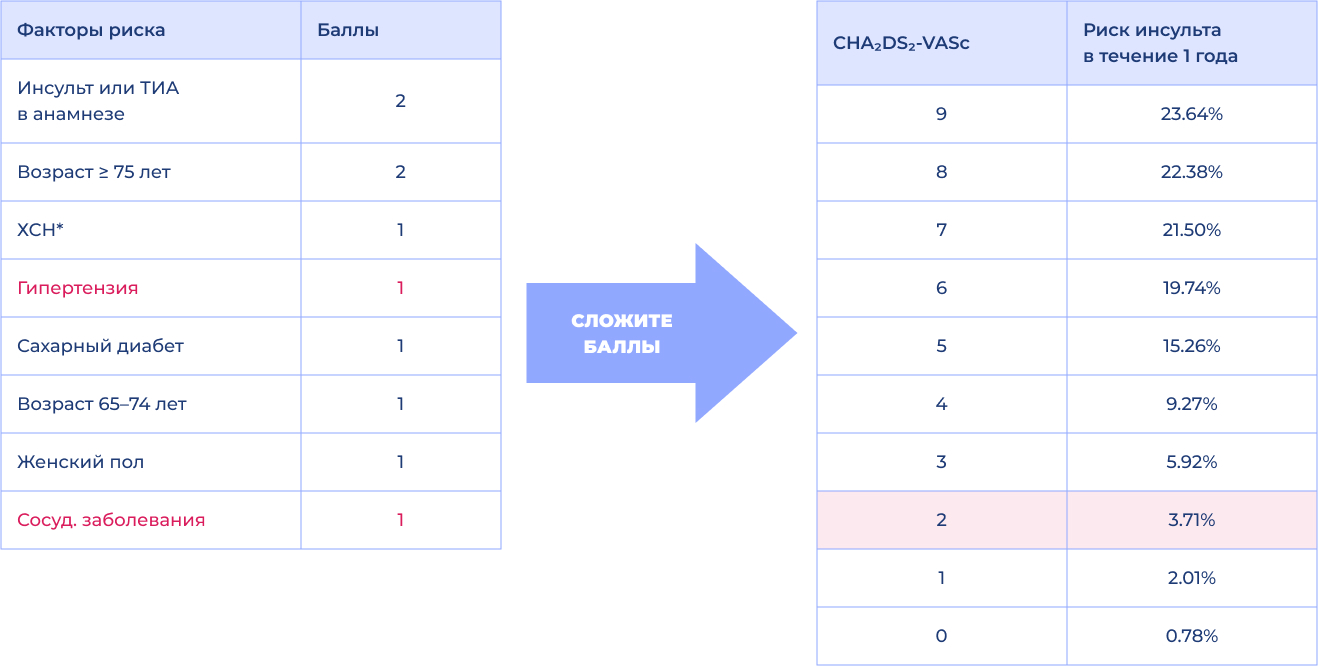
- Olesen J.B. et al. BMJ 2011;342:d124/ Олесен Й. Б. и др. БМЖ 2011;342:d124.
- Camm A.J. et al. Eur Heart J 2010;31:2369–2429/Камм, А. Дж. и др. Европейский кардиологический журнал 2010;31:2369–2429.
- * Данные истории болезни пациента, описанного в настоящем материале, являются гипотетическими.
- Настоящий материал предназначен исключительно для медицинских и фармацевтических работников.
2000001577080 от 23.04.2025
Какой стратегии антитромботической терапии следует придерживаться у данного пациента*?
Вы ответили неправильно. Правильный ответ:
2000001577080 от 23.04.2025
Клинические рекомендации по стабильной ИБС 2024 г.
После успешного планового ЧКВ у пациентов с низким риском тромбоза стента или в том случае, если риск кровотечений превышает риск тромбоза стента, рекомендовано ограничить срок тройной антитромботической терапии ПОАК в сочетании с АСК и клопидогрелом сроком до 7 суток с последующей отменой АСК и продолжением двойной терапии до 6 месяцев независимо от типа стента. ЕОК — IА (УУР А, УДД 1)1
Продление тройной терапии (ПОАК, АСК и клопидогрел) более 7 дней следует рассмотреть у пациентов после планового ЧКВ в случае наличия дополнительных факторов риска ишемических осложнений / тромбоза стента и при низком риске кровотечений1.

К факторам риска тромбоза стента относятся1:
- Субоптимальное позиционирование стента или резидуальная диссекция,
- Стентирование ствола левой коронарной артерии / проксимального отдела передней нисходящей артерии / единственной проходимой артерии,
- Длина стента > 60 мм,
- Бифуркационная установка 2 стентов,
- Лечение хронических окклюзий,
- Многососудистое стентирование,
- Тромбоз стента в прошлом на адекватной двойной антиагрегантной терапии,
- Сахарный диабет,
- ХБП.
Риск ишемических осложнений выше у пациентов с предшествующими эпизодами острого коронарного синдрома в анамнезе, с многососудистым поражением коронарного русла, с сопутствующим периферическим атеросклерозом, ранней манифестацией (ранее 45 лет) и агрессивным течением ИБС (возникновение нового поражения в течение 2 лет)1.
Также для оценки риска ишемических событий могут быть использованы шкалы: REACH или SYNTAX у пациентов со стабильной ИБС, GRACE — у пациентов с ОКС. В пользу сокращения сроков комбинированной антитромботической терапии указывают наличие высокого риска кровотечений (например, HAS-BLED ≥ 3) и низкий атеротромботический риск1.
Следует помнить, что риск кровотечений и ишемических осложнений — динамичный показатель, его следует регулярно пересматривать. Соответственно, представления об оптимальной длительности комбинированной антитромботической терапии для конкретного пациента могут меняться1.
- Клинические рекомендации «Стабильная ишемическая болезнь сердца», 2024 г.
Алгоритм выбора режима антитромботической терапии у пациентов с ФП после планового чрескожного коронарного вмешательства1
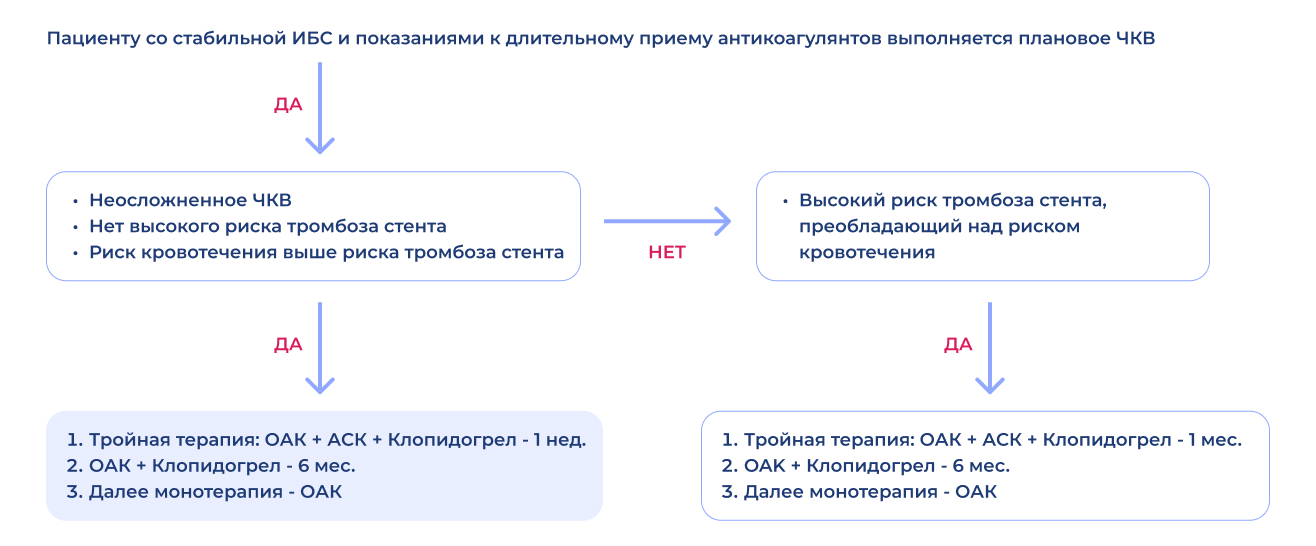
- ЧКВ — чрескожное коронарное вмешательство, ОАК — оральные антикоагулянты, АСК — ацетилсалициловая кислота.
- 1. Клинические рекомендации «Стабильная ишемическая болезнь сердца», 2024 г.
Антитромботическая терапия у пациентов с ФП и ИБС1
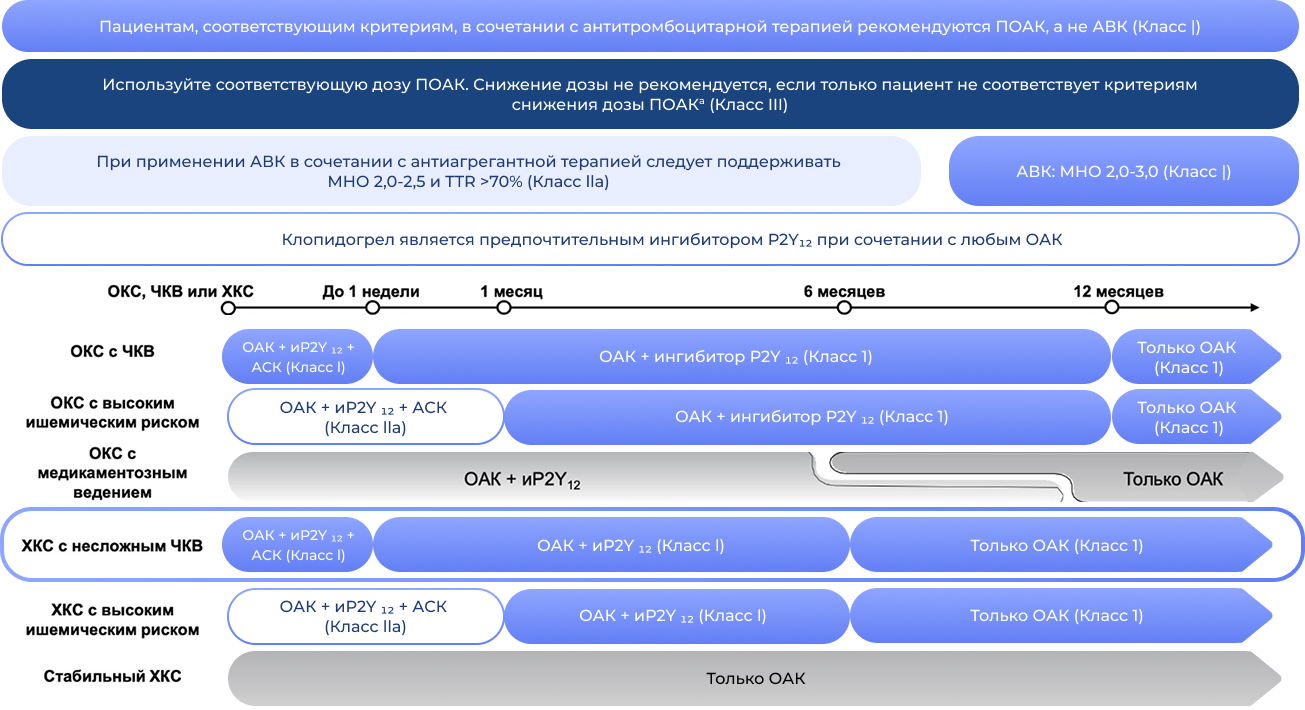
- ФП — фибрилляция предсердий, ПОАК — прямые оральные антикоагулянты, АВК — антагонисты витамина К, МНО — международное нормализованное отношение, TTR — время в терапевтическом диапазоне, ОКС — острый коронарный синдром, ЧКВ — чрескожное коронарное вмешательство, ХКС — хронический коронарный синдром, ОАК — оральный антикоагулянт, иP2Y12 — антиагреганты-ингибиторы рецепторов (клопидогрел, прасугрел, тикагрелор), АСК — ацетилсалициловая кислота. а — следует применять полную стандартную дозу ПОАК, за исключением случаев, когда пациент соответствует критериям снижения дозы.
- 1. Van Gelder I.C. et al. 2024 ESC Guidelines for the management of atrial fibrillation developed in collaboration with the European Association for Cardio-Thoracic Surgery (EACTS). Eur Heart J. 2024 Aug 30:ehae176/ Ван Гелдер И.С. и др. «Рекомендации ESC 2024 года по лечению фибрилляции предсердий, разработанные в сотрудничестве с Европейской ассоциацией кардиоторакальной хирургии (EACTS)». Европейский кардиологический журнал vol. 45,36 (2024): 3314-3414. DOI:10.1093/eurheartj/ehae176
2000001577080 от 23.04.2025
1. Согласно действующим клиническим рекомендациям у пациентов с ФП, которым может быть назначен ПОАК, рекомендуется назначать ПОАК, как более предпочтительный перед АВК, в том числе в комбинации с антитромботической терапией. ПОАК не требуют контроля МНО, что критично для пациента с активным образом жизни (работает водителем). У ПОАК меньше взаимодействий с пищей (варфарин требует ограничений в диете)1.
Пациентам с ФП и показаниями к тройной антитромботической терапии рекомендовано предпочесть назначение ПОАК, а не варфарина. ЕОК — IIaA (УУР А, УДД 2)1
- 1. Клинические рекомендации «Фибрилляция и трепетание предсердий у взрослых», 2020 г.
- * Данные истории болезни пациента, описанного в настоящем материале, являются гипотетическими.
2. Ривароксабан имеет несколько ключевых преимуществ перед другими ПОАК для этого конкретного пациента: Удобство приема (1 раз в сутки vs 2 раза). Ривароксабан — принимается 1 раз в день (20 мг), что критично для1:
- пациента-водителя, у которого ненормированный график и высок риск пропусков приема препарата;
- людей с нерегулярным режимом дня.
Меньший риск пропусков приема из-за работы. Ривароксабан можно принять в любое время дня (главное — не пропускать суточную дозу). Апиксабан требует строгого 12-часового интервала, что сложно для водителя такси с нерегулярным графиком1.
Исследования показывают, что однократный прием улучшает приверженность лечению на 20% по сравнению с двукратным2.
- 1. Общая характеристика лекарственного препарата Ксилтесс® (ривароксабан), таблетки, покрытые пленочной оболочкой. РУ – ЛПNo (004676)-(РГ - RU) от 20.02.2024.
- 2. Туров А.Н., Панфилов С.В., Чиглинцева О.В. Эффективность, безопасность и приверженность при использовании новых антикоагулянтов у пациентов с фибрилляцией предсердий старше 75 лет. Рациональная Фармакотерапия в Кардиологии 2020;16(1):10-18. DOI:10.20996/1819-6446-2020-02-07
- * Данные истории болезни пациента, описанного в настоящем материале, являются гипотетическими.
2000001577080 от 23.04.2025
При приеме ривароксабана была продемонстрирована лучшая приверженность терапии у пожилых пациентов с ФП1
Проспективное наблюдательное исследование среди пациентов с ФП/ТП в возрасте ≥ 75 лет (n = 451)*

- * Риск развития когнитивных нарушений возможно учитывать как дополнительный аспект комплексного лечения при назначении антикоагулянтной терапии пациентам с ФП, при первостепенной значимости профилактики инсульта/СЭ у больных с факторами риска инсульта после оценки польза/риск и противопоказаний к применению препарата у конкретного пациента.
- ПОАК — прямые пероральные антикоагулянты; ФП — фибрилляция предсердий; ТП — трепетание предсердий; СОР — снижение относительного риска.
- 1. Туров А.Н. и соавт. Рациональная Фармакотерапия в Кардиологии. 2020;16:10-18.
2000001577080 от 23.04.2025
ПОАК в комбинации с антиагрегантной терапией рекомендовано назначать в дозах, одобренных для профилактики инсульта1.
- 1. Клинические рекомендации «Фибрилляция и трепетание предсердий у взрослых», 2020 г.
- * Данные истории болезни пациента, описанного в настоящем материале, являются гипотетическими.
2000001577080 от 23.04.2025
ПОАК в комбинации с ацетилсалициловой кислотой и/или клопидогрелом рекомендовано назначать в дозах, одобренных для профилактики инсульта1.
При отсутствии противопоказаний в комбинации с ингибиторами агрегации тромбоцитов рекомендуется назначение полной дозы ПОАК (апиксабан в дозе 5 мг × 2 раза в сутки; дабигатрана этексилат в дозе 150 мг × 2 раза в сутки; ривароксабан 20 мг однократно в сутки)1.
При использовании ривароксабана у пациентов с высоким риском кровотечений, превышающим риск тромботических осложнений (тромбоз стента и ишемический инсульт), следует иметь в виду, что доза 15 мг предпочтительнее 20 мг для длительного лечения одновременно с одним или двумя ингибиторами агрегации тромбоцитов1.

- Клинические рекомендации «Фибрилляция и трепетание предсердий у взрослых», 2020 г.
Использование низких доз прямых оральных антикоагулянтов
- Дабигатрана этексилат 110 мг × 2 р/д в случае возраста пациента ≥ 80 лет, сопутствующего приема верапамила, повышенного риска геморрагических осложнений (особенно желудочно-кишечных кровотечений); у пациентов с клиренсом креатинина < 50 мл/мин при повышенном риске кровотечений, сопутствующем приеме амиодарона или хинидина.
- Ривароксабан 15 мг в сутки при значении клиренса креатинина 15–49 мл/мин.
- Апиксабан 2,5 мг × 2 р/д у пациентов с ХБП и величиной клиренса креатинина 15–29 мл/мин или в случае наличия у пациента 2 или более из следующих признаков: возраст ≥ 80 лет, масса тела ≤ 60 кг или величина креатинина крови ≥ 133 мкмоль/л.
- Клинические рекомендации. Фибрилляция и трепетание предсердий. Год утверждения:2020. IDКР382/1. Одобрено Научно-практическим Советом Минздрава РФ.
Риск инсульта и кровотечений1
Шкала CHA2D2-VASc

- Назначение антитромботической терапии для снижения риска тромбоэмболических осложнений рекомендовано всем пациентам
- с ФП, за исключением пациентов (и женского, и мужского пола)
- с низким риском ТЭ-осложнений (возраст < 65 лет, ФП без сопутствующих заболеваний) или пациентов, которым назначение АК-терапии противопоказано
Риск кровотечения Шкала HAS-BLED

- Балл по шкале HAS-BLED ≥ 3 указывает на высокий риск
- Требуется осторожность и тщательное наблюдение за пациентом после назначения антикоагулянтной терапии
- Camm A.J. et al. Eur Heart J. 2012. 33:2719-2747/Камм, А. Дж. и др. Европейский кардиологический журнал 2012. 33:2719-2747.
Факторы риска кровотечений у больных фибрилляцией предсердий, получающих антикоагулянты1


- Camm A.J. et al. Eur Heart J. 2012. 33:2719-2747/Камм, А. Дж. и др. Европейский кардиологический журнал 2012. 33:2719-2747.
Коррекция терапии
- Антитромботическая терапия: до 6-го месяца после ЧКВ: двойная терапия = клопидогрел (75 мг/сут) + ривароксабан (20 мг/сут). После 6 месяцев после ЧКВ: монотерапия ривароксабаном (20 мг/сут).
- Антигипертензивная терапия: продолжение приема рамиприла 10 мг/сут и бисопролола 5 мг/сут.
- Гиполипидемическая терапия: увеличить дозу аторвастатина до 80 мг 1 р/сут утром.
Особенности клинического случая
- У пациента 62 лет с ИБС после планового стентирования ПНА (1 месяц назад) развился первый пароксизм фибрилляции предсердий, успешно купированный. Сочетанная патология (ФП + ИБС после ЧКВ) требует сложного баланса между профилактикой тромбоза стента (двойная антиагрегантная терапия) и риском кардиоэмболии (CHA₂DS₂-VASc = 2).
- Пациенту назначена ступенчатая антитромботическая терапия: до 6 месяцев после ЧКВ двойная (клопидогрел + ривароксабан 20 мг/сут), затем монотерапия ривароксабаном 20 мг/сут. Ривароксабан выбран благодаря однократному приему (важно для пациента с нерегулярным графиком) и предсказуемому профилю безопасности. Еще одним немаловажным аспектом является экономический фактор, ривароксабан за счет представленности дженериков на рынке может быть дешевле других ПОАК, что важно для пациента, который может не иметь льгот.
- Необходим мониторинг ЖКТ-кровотечений, контроль почечной функции и активная модификация образа жизни (отказ от курения, снижение массы тела на 5–10%). Базовая антигипертензивная терапия (рамиприл, бисопролол) продолжена без изменений, поскольку целевой уровень АД у пациента достигнут. Увеличена доза аторвастатина (до 80 мг), т. к. у пациента не достигнут целевой уровень ЛПНП (< 1,4 ммоль/л).
- * Данные истории болезни пациента, описанного в настоящем материале, являются гипотетическими.
- Настоящий материал предназначен исключительно для медицинских и фармацевтических работников.
2000001577080 от 23.04.2025
После ЧКВ у пациентов с ФП и низким риском тромбоза стента или в том случае, если риск кровотечений превышает риск тромбоза стента, рекомендовано ограничить срок тройной антитромботической терапии ПОАК в сочетании с АСК и клопидогрелом сроком до 7 суток с последующей отменой АСК и продолжением двойной терапии до 6 месяцев независимо от типа стента1.